Transizione epidemiologica e malattie croniche
Nell’ultimo secolo sono aumentate le patologie croniche, fenomeno noto come transizione epidemologica, e si assiste ad un progressivo invecchiamento della popolazione dovuto all’innalzamento della aspettativa di vita in molti Paesi. Durante l’invecchiamento si ha anche una concentrazione di patologie croniche che prende il nome di compressione della morbidità. Questo cambiamento epidemiologico globale, con un aumento delle malattie croniche non trasmissibili, costringe a focalizzare l’attenzione sulle conseguenze delle malattie, anziché fossilizzarsi solo sulla diagnosi, sul trattamento e sulla terapia. La diagnosi da sola infatti non può predire quali siano i bisogni reali delle persone o il loro effettivo livello di funzionamento. Secondo i più recenti dati del Global Burden on Disease Study (GBD), le malattie non trasmissibili rappresentano la principale causa di malattia e disabilità al mondo (circa il 78%), in particolare nei Paesi più sviluppati, quali quelli europei, dove tale percentuale è pari ad 87%.
Malattie croniche e disabilità alla luce del modello biopsicosociale
Il rischio attuale della medicina, sempre più incentrata sul risultato come intervento risolutivo, è quello di perdere di vista la totalità del paziente inteso come persona e concentrarsi solamente sulla malattia. Talvolta, quando essa risulta cronica e inguaribile, la medicina tende erroneamente a considerare esaurito il proprio compito. Fermarsi alla diagnosi e non considerare il funzionamento di una persona fa perdere di vista tutto quello che è invece possibile fare per curare, “prendersi cura” anche se non si può guarire.
Nel maggio 2001 l’OMS ha pubblicato la Classificazione Internazionale del Funzionamento, della Salute e della Disabilità (ICF), riconosciuta da 191 Paesi come il nuovo strumento per descrivere la salute e la disabilità delle popolazioni. La Classificazione ICF permette, attraverso la definizione di un linguaggio comune, di far dialogare diverse professionalità e di descrivere olisticamente la persona nella sua complessità. Tale quadro descrittivo rappresenta, unito alla diagnosi, il primo step per la definizione di una possibile presa in carico e di una successiva definizione degli interventi possibili per sostenere un soggetto in difficoltà a causa di una condizione di salute.
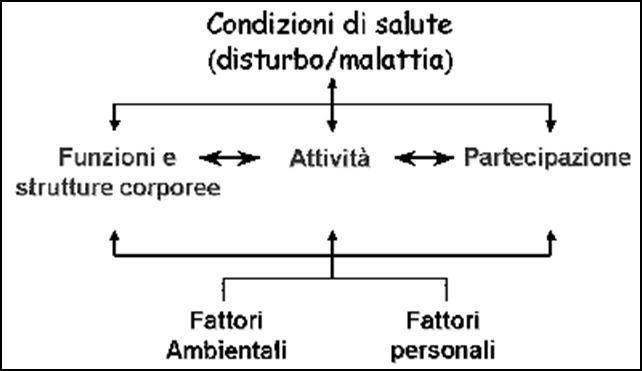
Le caratteristiche della classificazione, i costrutti teorici che ne stanno alla base ed i suoi molteplici risvolti applicativi costituiscono le ragioni per cui l’ICF è in grado di racchiudere ed organizzare in un unico strumento ed in maniera completa le informazioni relative alla condizione di salute e di funzionamento globale di ciascun individuo. Il modello teorico della Classificazione ICF soddisfa innanzitutto la necessità di considerare la globalità delle dimensioni coinvolte nello sviluppo, proprio perché categorizza in maniera sistematica e completa una serie vastissima di informazioni che si possono raccogliere per descrivere le condizioni di salute di ciascun individuo. L’ICF considera e classifica le funzioni e le strutture corporee, le attività ed il grado di partecipazione dell’individuo nei contesti di vita quotidiana e, per la prima volta, introduce la descrizione dei fattori contestuali, relativi all’ambiente fisico e sociale con cui l’individuo entra in contatto. Pur non classificandole per la loro estrema soggettività, l’ICF suggerisce e sottolinea inoltre la possibile influenza che le caratteristiche personali possono avere nella determinazione di una data condizione di salute. In questo senso l’ICF non deve essere assolutamente considerato una classificazione delle persone, ma delle caratteristiche della salute all’interno del contesto delle situazioni di vita individuali e degli impatti ambientali. Secondariamente, l’ICF fornisce una descrizione assolutamente specifica delle caratteristiche di salute e funzionamento dell’individuo, secondo le sue peculiari caratteristiche personali e contestuali. La raccolta di informazioni che si può ottenere tramite le checklist ICF, è paragonabile ad una istantanea che coglie gli aspetti propri della condizione di salute attuale dell’individuo, mettendo in relazione non le caratteristiche generiche di una data patologia, bensì gli esiti e l’impatto che quella determinata condizione di salute può avere su ciascun individuo in relazione anche agli aspetti ambientali che caratterizzano la sua vita. Nella Classificazione ICF infatti i fattori ambientali vengono considerati per la prima volta come elementi determinanti nella condizione di salute di un individuo.
La disabilità nell’ICF si svincola dall’identificazione con una diagnosi e diventa un concetto relazionale e multidimensionale caratterizzandosi, in sintesi, con il risultato negativo delle interazioni fra menomazioni delle strutture e funzioni del corpo (caratteristiche di salute), limitazioni delle attività, restrizioni della partecipazione e fattori contestuali (personali o ambientali), che possono fungere da barriere, limitando il funzionamento della persona e creando disabilità, oppure da facilitatori.
Nel modello biopsicosociale alla base dell’ICF, è l’intera persona con i suoi problemi e con le sue capacità, la tutela della qualità di vita e il suo benessere che vengono presi in considerazione, individuando gli ostacoli da rimuovere e gli interventi da realizzare in suo favore affinché possa vivere un’esistenza attiva e serena. L’ICF è uno strumento che permette di riflettere sulla condizione della persona e proprio in questo consiste la rivoluzione concettuale introdotta. Ragionando e utilizzando la terminologia innovativa dell’ICF è possibile concludere che la disabilità diventa un problema che tutte le persone possono incontrare poiché tutti, in qualsiasi momento della vita, possono sperimentare una condizione di salute che in un contesto ambientale sfavorevole può diventare disabilità. Ciò rappresenta un richiamo costante alla fragilità della nostra condizione umana, della nostra struttura corporea e psichica, poiché tutti possiamo, appunto, considerarci “persone con disabilità” dopo una malattia o un incidente traumatico in rapporto a un ambiente di vita sfavorevole. L’ICF perciò riconosce la disabilità come un’esperienza umana universale, dandone una definizione innovativa e rivoluzionaria.
Disabilità come risultato di interazione persona-ambiente
Si evidenzia in questo modo l’importanza di un approccio integrato alla disabilità che, per la prima volta, tiene conto anche dei fattori ambientali, poiché li classifica in maniera sistematica. Cambia quella che è l’idea di persona: essa non è definita dalle qualità che possiede o non possiede, bensì dal suo essere persona in quanto tale, in tutte le fasi della sua vita. Il merito dell’ICF ai fini pratici degli interventi multidisciplinari, sta nel far emergere l’importanza di considerare i fattori ambientali e personali in un’ottica biopsicosociale, e di fare in modo che gli interventi stessi tengano conto di tutti i fattori in gioco. L’ICF definisce infatti il funzionamento non come concetto negativo riferito alle “abilità residue”, ma va ad indicare gli aspetti positivi dell’interazione tra l’individuo, nella sua attuale condizione di salute, ed i fattori contestuali in cui è inserito, che possono essere ambientali o personali. Il concetto di disabilità rappresenta invece, secondo l’ICF, gli aspetti negativi dell’interazione tra l’individuo ed il suo ambiente. L’approccio biopsicosociale alla disabilità fornisce una visione completa delle dimensioni della salute a livello biologico, personale, sociale, ed è il risultato dell’integrazione tra il modello medico e il modello sociale della disabilità.
Figura 1: il modello biopsicosociale di salute e disabilità e le interazioni tra le componenti dell’ICF. Fonte: Organizzazione Mondiale della Sanità (OMS, 2002).
Partecipazione e diritti delle persone con disabilità
Il significato “politico” dell’ICF consiste nel fornire una guida e un modo di lavorare che presentino come un obiettivo per ogni persona la sua «partecipazione». Il riferimento alla «partecipazione» in ICF è inteso quale obiettivo per tutte le persone, e non solo per le “persone con disabilità”.
Il tema della definizione di chi sono le persone con disabilità non si esaurisce infatti nella contrapposizione tra modello medico e modello sociale e non può essere risolto semplicemente attraverso il riferimento al modello biopsicosociale di ICF: occorre, infatti, anche avere la consapevolezza critica del fatto che la persona umana non si definisce unicamente per le qualità che possiede, bensì in forza del suo essere in quanto tale, in tutte le fasi della sua vita. Tale questione è fondamentale dal momento che nel panorama attuale, per problemi politici, economici, sociali e concettuali, molti Paesi non soltanto non riconoscono appieno i diritti fondamentali e civili delle persone con disabilità, ma spesso non ne riconoscono nemmeno la qualità di persone. La difficoltà ad accordarsi su chi siano le persone con disabilità è emersa chiaramente durante il percorso che ha portato alla Convenzione ONU sui diritti delle persone con disabilità, approvata dall’Assemblea Generale delle Nazioni Unite il 13 dicembre 2006. In effetti è facile comprendere perché le questioni relative alla definizione di disabilità siano e restino molto complesse anche nell’ambito della riflessione sui diritti umani e dell’ONU. Quando si cerca di comprendere la disabilità si finisce infatti per riflettere su temi diversi: come definire la disabilità, chi è la persona con disabilità, a quale popolazione concretamente si sta pensando e, in fondo, quale immagine della persona umana implicitamente si è assunta come riferimento.
Le persone con disabilità sono quelle con malattie croniche?
La distinzione tra “normale” e “non normale” è spesso la radice delle difficoltà legate ai problemi concettuali qui esposti. In tal senso è utile porsi delle domande sull’uomo e riflettere sul tipo medio d’uomo che è stato a lungo considerato, e per alcuni aspetti lo è ancora, l’unico rappresentante a pieno titolo della razza umana: esempio di quell’utenza “reale” cui si fa riferimento nella progettazione a qualsiasi livello, dall’urbanistica al design, dalla legislazione alla ricerca scientifica. Ora, è certamente difficile definire le caratteristiche dell’uomo “normale”, soprattutto quando è evidente che non si può fare riferimento alle consuetudini o ai costumi di una specifica cultura per elaborare un criterio di valutazione comunemente accettabile. Ciò che si può dire con certezza, però, alla luce dell’ICF, è che la distinzione tra “normali” e “disabili” è priva di significato e assolutamente errata, dal momento che è normale che una persona possa trovarsi, nell’arco della sua vita, nella condizione di disabilità – essendo questa data dalla relazione tra una condizione di salute e le diverse barriere ambientali. Superata, quindi, l’idea che sia possibile definire realmente l’”uomo normale”, si rende necessario chiarire un altro equivoco su cui l’ICF getta luce, vale a dire sull’equazione: disabile = malato. Il concetto stesso di “persona disabile” come equivalente di persona malata infatti non è corretto: vi sono persone con disabilità che hanno una determinata condizione di salute non a seguito di una patologia progressiva o cronica, ma per cause accidentali (incidenti sul lavoro, incidenti d’auto ecc.). D’altro canto, all’opposto, a volte si tende a non considerare la persona malata come persona con disabilità per il pregiudizio che grava sul concetto di disabilità, considerato, in vari contesti, secondo un’accezione puramente negativa. In questo modo una persona cardiopatica, asmatica, depressa od obesa, ad esempio, difficilmente viene considerata “una persona con disabilità”, anche se, di fatto, presenta evidenti difficoltà di funzionamento. Occorre dunque fare riferimento ad un’immagine della persona umana che sia coerente sino in fondo con il modello biopsicosociale: da questo punto di vista, soltanto una concezione che comprenda sia le fasi esistenziali della crescita, sia quelle del declino, metterà nelle condizioni di riflettere in modo adeguato su ciò che la società dovrebbe prevedere per garantire la giustizia per tutti gli uomini. È proprio quanto avviene nella Convenzione ONU sui diritti delle persone con disabilità che è anche la base su cui l’Italia ha definito il suo Piano Nazionale di Azione adottato dal Parlamento nel dicembre 2013. Il paradigma fornito dai nuovi approcci proposti da ICF riguardo alla questione della disabilità dovrà allora essere letto in primo luogo come questione antropologica. Questo non per la volontà di una negazione delle differenze, sulla base dell’assurda affermazione secondo cui “siamo tutti disabili” ma, come più volte sottolineato, perché la disabilità è una forma della dipendenza tra gli uomini e come tale non può, e non deve, mai diventare motivo di discriminazione e di limitazione del duplice riconoscimento della dignità e della cittadinanza di ogni persona.
Quale integrazione/reintegrazione nel mondo del lavoro per chi ha una malattia cronica: il progetto europeo PATHWAYS
È in questo scenario complesso che coinvolge tutti i Paesi sviluppati, ma che inizia ad interessare anche quelli in via di sviluppo, che si sta svolgendo il Progetto Europeo PATHWAYS che in 3 anni si propone di fornire delle linee guida all’Unione Europea rispetto a come reintegrare o integrare nel mondo del lavoro il sempre crescente numero di persone con malattie croniche, o malattie non trasmissibili. Il lavoro rappresenta un tema cruciale in quanto, a fronte della permanenza sempre più prolungata nel mondo del lavoro di persone che sviluppano malattie croniche, sembra avere sistemi non preparati a quanto epidemiologicamente oramai è un fatto acclarato.
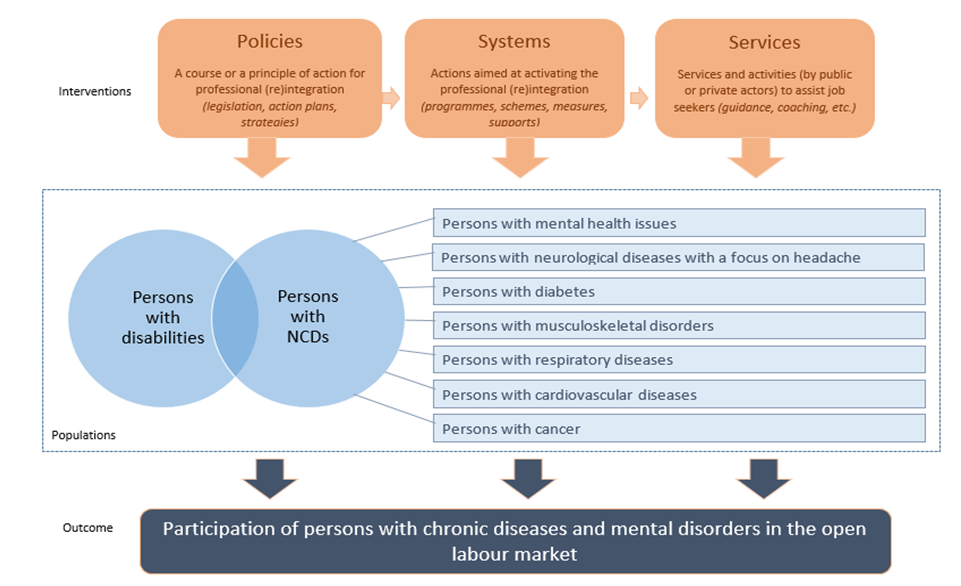
Ad un anno dall’inizio del progetto i 12 partner europei, coordinati dalla Fondazione IRCCS Istituto Neurologico Besta di Milano, hanno eseguito una mappatura delle strategie presenti nei vari Paesi europei coinvolti nel progetto in tema di lavoro per le persone affette da malattie croniche, in termini di politiche, sistemi e servizi esistenti (Figura 2).
Figura 2: (da “Report on the comparison of the available strategies for professional Integration and Reintegration of persons with chronic diseases and mental health issues”, PATHWAYS Project Consortium).
Sono state selezionate sette categorie di malattie croniche in base al loro peso epidemiologico letto in base agli anni persi per disabilità (years lost due to disability) (utilizzando le stime dell’OMS 2012): problemi di salute mentale, malattie neurologiche, disordini metabolici, disturbi muscoloscheletrici, malattie respiratorie, malattie cardiovascolari e cancro.
I paesi considerati nello studio sono: Austria, Repubblica Ceca, Germania, Grecia, Italia, Norvegia, Polonia, Slovenia, Spagna e Regno Unito e secondo uno schema consolidato in letteratura rappresentano i vari modelli di welfare europeo.
La mappatura nei suddetti Paesi delle politiche, dei sistemi e dei servizi che facilitano l’inclusione delle persone con malattie non trasmissibili ha rivelato che, nella maggior parte dei casi, le persone con malattie croniche sono considerate come parte del gruppo di persone con disabilità, comprese le persone con ridotte capacità lavorative a causa di malattie. In molti casi le persone con malattie croniche possono ricevere sussidi e supporti relativi al lavoro solo quando la loro condizione è riconosciuta/certificata come una disabilità (raggiungimento di un certo grado di invalidità/inabilità) o ha un impatto negativo sulla loro capacità di lavoro, a seconda delle normative nazionali e regionali.
In termini di politiche, tutti i paesi hanno quadri legislativi contro la discriminazione e mirati a fornire un supporto alle persone con disabilità. D’altra parte, le leggi rivolte specificatamente alle persone con malattie croniche sono più limitate. Queste ultime rientrano infatti in strategie più ampie rivolte alle persone con disabilità, gruppi sociali vulnerabili, fragilità, anziani, ecc. Inoltre, l’esistenza di cornici legislative a tutela del lavoro delle persone con patologie croniche non coincide necessariamente con un cambiamento di atteggiamento verso il loro impiego nella società.
In termini di sistemi, i Paesi differiscono tra loro in base al tipo di enfasi messa sui supporti, sugli incentivi o sugli obblighi al fine di facilitare l’integrazione delle persone con disabilità e ridotta capacità di lavoro.
In termini infine di servizi, quelli specificatamente rivolti alle persone con varie categorie di malattie croniche sono limitati, fatta eccezione per i problemi di salute mentale per i quali esistono strategie più mirate.
A partire dal lavoro di mappatura effettuato, i successivi step del progetto Pathways prevedono una valutazione dell’efficacia delle strategie identificate e una successiva analisi dei bisogni lavorativi delle persone affette da malattie croniche in Europa, che forniranno le basi per lo sviluppo di raccomandazioni e linee guida per facilitare l’inserimento e la permanenza al lavoro delle persone con malattie non trasmissibili.
Matilde Leonardi
Dirigente Medico – Fondazione IRCCS Istituto Neurologico “C. Besta” di Milano
Chiara Scaratti
Fondazione IRCCS Istituto Neurologico “C. Besta” di Milano
Referenze
Gustavsson A, Svensson M, Jacobi F, Allgulander C, Alonso J, Beghi E, Dodel R, Ekman M, Faravelli C, Fratiglioni L, Gannon B, Jones DH, Jennum P, Jordanova A, Jönsson L, Karampampa K, Knapp M, Kobelt G, Kurth T, Lieb R, Linde M, Ljungcrantz C, Maercker A, Melin B, Moscarelli M, Musayev A, Norwood F, Preisig M, Pugliatti M, Rehm J, Salvador-Carulla L, Schlehofer B, Simon R, Steinhausen HC, Stovner LJ, Vallat JM, Van den Bergh P, van Os J, Vos P, Xu W, Wittchen HU, Jönsson B, Olesen J. Cost of disorders of the brain in Europe 2010. Eur Neuropsychopharmacol 2011;21:718-79.
Leonardi M.(2005), Salute, disabilità, ICF e politiche sociosanitarie. Sociologia e Politiche Sociali, Vol. 8 – 3, 2005, pp. 73-95, Franco Angeli Editore, Milano.
Leonardi M. et al. (2006). The definition of disability: what is in a name? The Lancet, 2006, Vol 368, Oct 7, 1219-21.
Organizzazione Mondiale della Sanità (2000). International Statistical Classification of Diseases and Related Health Problems 10th Revision, ICD-10. WHO, Geneva.
Organizzazione Mondiale della Sanità (2002). ICF Classificazione Internazionale del Funzionamento, della Disabilità e della Salute, Edizione Italiana . Edizioni Erickson, Trento.
ONU (2007), Convention on the Rights of Persons with disabilities.
Programma di azione biennale per la promozione dei diritti e l’integrazione delle persone con disabilità, 2013.