Molte persone soffrono a causa di una condizione di salute che, in un contesto sfavorevole, diventa disabilità. Disabile allora può diventare qualunque persona, in qualsiasi momento in cui l’ambiente, nel quale è inserito, crei degli ostacoli.
Questo è uno dei tanti spunti emersi durante la presentazione della dr.ssa Matilde Leonardi (Fondazione IRCCS Istituto Neurologico Carlo Besta), al seminario Quale idea di lavoro per quale idea di persona. Disabilità, cronicità, welfare al tempo della crisi organizzato da ADAPT e tenutosi all’Università di Bergamo il 15 aprile scorso.
Così intesi, i concetti di malattia, disabilità e ambiente assumono una rilevanza più ampia e multidimensionale rispetto a quella delineata in passato che tendeva a tenere separati la malattia della persona dal contesto in cui vive. Una visione che richiede risposte e approcci nuovi per la sua sostenibilità da parte dei sistemi sanitari e che ha significative ricadute sul futuro delle persone anche quali lavoratori, la cui vita lavorativa è destinata ad allungarsi a causa dell’ingresso posticipato nel mercato del lavoro in età giovanile e dell’allungamento dell’età pensionabile.
Perfino agli occhi dei meno esperti, appare chiaro che l’allocazione delle risorse per la sanità e il sociale − in un contesto come l’attuale che rende impraticabile la strada dell’aumento delle risorse pubbliche disponibili le quali, anzi, tendono a ridursi progressivamente, finanziaria dopo finanziaria − deve tenere conto anche dell’impatto che le malattie croniche hanno sulle persone e sulla loro capacità lavorativa. L’aver utilizzato da sempre il tasso di mortalità come indicatore prevalente di salute ha avuto l’effetto di distogliere l’attenzione dalle malattie croniche invalidanti e degenerative, legate all’invecchiamento della popolazione, che hanno bassa mortalità ma alta disabilità. Malattie che non consentono di intervenire sul corpo ma che richiedono di agire sull’ambiente esterno, a partire dai luoghi di lavoro e adattando il lavoro alle abilità dei lavoratori.
Per garantire la sostenibilità dei sistemi sanitari, quindi, i governi devono cominciare ad agire su più leve, non esclusivamente finanziarie, partendo dai luoghi di lavoro e dal mercato del lavoro.
Da una parte, garantendo un lavoro sostenibile lungo tutto l’arco della vita lavorativa e l’inclusione di iniziative di wellness at work, viene meglio tutelata la salute dei lavoratori alleggerendo i costi che ricadono sulla spesa sanitaria, le aziende possono contare su lavoratori attivi e produttivi (si riduce l’assenteismo), la collettività può fare il conto su un maggiore numero di lavoratori che contribuiscono al versamento dei contributi e al pagamento delle tasse e, corrispondentemente, su un minor numero di persone che godono di forme di sostegno (M. Tiraboschi, Le nuove frontiere dei sistemi di welfare: occupabilità, lavoro e tutele delle persone con malattie croniche, in Diritto delle Relazioni Industriali, n. 3, 2015).
Dall’altra parte, scenari demografici in continua mutazione ed evoluzione richiedono sistemi sanitari capaci di reagire con maggiore rapidità ed efficacia alle mutevoli transazioni epidemiologiche, di valorizzare la componente ambulatoriale, oltre quella assistenziale e di accompagnamento e di poter contare su lavoratori del settore, anche loro mediamente più anziani rispetto al passato, adeguatamente qualificati e in grado di adattarsi ai nuovi scenari emergenti e alle nuove esigenze di salute delle persone, caratterizzate da una crescente incidenza delle malattie croniche e di salute mentale che richiedono maggiore assistenza in termini di durata e di complessità.
A quest’ultimo riguardo una recente ricerca dell’OECD, Health workforce policies in OECD countries: right jobs, right skills, right places, pubblicata a marzo 2016, evidenzia come mediamente vi sia stato un consistente incremento di medici e infermieri dal 2000 al 2013, confermando la tendenza del settore sanitario e socio-sanitario ad essere meno sensibile alle fluttuazioni cicliche del mercato del lavoro rispetto ad altri settori.
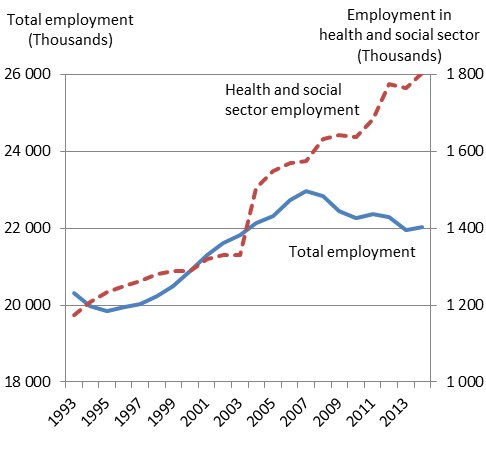
Nemmeno la crisi economica del 2008 ha fermato la crescita di occupazione nel settore, arrivando a rappresentare complessivamente a livello OCSE il dieci per cento degli occupati. Tale andamento è confermato anche in Italia (grafico n. 1).
Grafico n. 1 – Italia, occupazione nel settore sanitario e socio-sanitario rispetto all’occupazione complessiva (1993-2013)
Fonte: OECD, Health workforce policies in OECD countries: right jobs, right skills, right places su dati OECD Health Statistics 2015
Nonostante la crescita occupazionale del settore, i governi dei paesi OCSE spesso hanno continuato a concentrare le discussioni sulla carenza di lavoratori e sull’imminente pensionamento della generazione di “baby-boom” medici e infermieri che poteva aggravare tale disavanzo.
La nuova pubblicazione dell’OECD, invece, rileva che i paesi hanno anticipato questa ondata di pensionamento, aumentando negli ultimi dieci anni l’assunzione di studenti nei programmi di formazione medico e infermieristico e richiamando lavoratori da altri paesi. Parallelamente, le riforme delle pensioni hanno ritardato l’uscita dal mercato del lavoro dei professionisti del settore, contribuendo a mantenere, se non addirittura ad aumentare, l’offerta di lavoratori nel settore.
In un tale contesto, diventa urgente per i sistemi sanitari essere in grado di promuovere politiche flessibili e adattabili che garantiscono il giusto skill mix di operatori sanitari, con le giuste competenze e la fornitura di servizi nei posti giusti, per meglio rispondere alle mutevoli esigenze di salute delle persone.
La prospettiva di vita attuale non è la stessa delle nuove generazioni e questa, probabilmente, sarà ancora diversa da quella che si può proiettare più avanti nel tempo; allo steso modo, malattie, disabilità e cronicità di oggi, probabilmente, non saranno quelle del futuro, anche più prossimo.
A tal riguardo, la ricerca sottolinea l’importanza di garantire un equilibrato skill mix (ovvero il rapporto tra il numero degli infermieri e il numero dei medici o tra medici generici e specialisti) per garantire un’equa distribuzione di compiti tra lavoratori ed evitare un eccesso di offerta di profili professionali a discapito di altri (medici versus infermieri, medici specialisti versus medici generici), con conseguente allocazione inefficiente delle risorse.
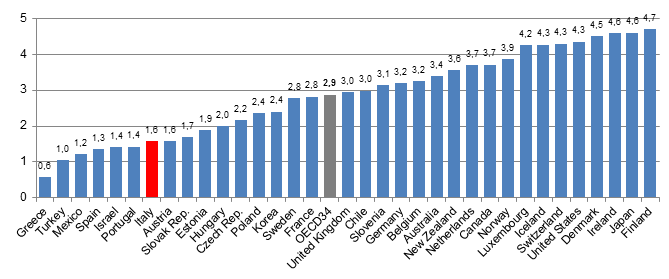
Un rapporto che appare particolarmente squilibrato dal punto di vista numerico delle professionalità infermieristiche rispetto a quelle mediche, soprattutto in alcuni paesi, tra cui Grecia, Spagna, Portogallo e Italia (grafico n. 2)
Grafico n. 2 – Rapporto numerico di infermieri rispetto i medici (anno 2013)
Fonte: OECD, Health workforce policies in OECD countries: right jobs, right skills, right places su dati OECD Health Statistics 2015
Tra gli stessi medici, inoltre, la ricerca sottolinea il forte divario che si è venuto a creare tra medici specialistici e medici di medicina generale: l’invecchiamento della popolazione e un numero crescente di persone che vivono con malattie croniche sta espandendo la domanda di cure primarie per evitare inutili ricoveri in ospedale. Il mercato del lavoro ha portato a una crescita non equilibrata di medici specialisti a causa dei minori vincoli di orari di lavoro e del crescente divario nella remunerazione che ha reso le specializzazioni economicamente più attraenti rispetto alla medicina generale.
Ma non solo, esiste un generalizzato squilibrio tra le competenze possedute e quelle richieste dal mercato del lavoro.
Infatti, dai dati di due indagini analizzate, risulta che circa metà dei medici e il quaranta per cento degli infermieri ritengono di non possedere le competenze adeguate per svolgere alcuni compiti, non necessariamente solo competenze cliniche o capacità fisiche, ma anche competenze manageriali e informatiche (under skilling). La restante parte, invece, ritiene di avere una preparazione e una formazione superiore rispetto a una parte del lavoro che devono svolgere (over skilling).
In entrambi i casi, le differenze di competenze hanno ricadute sull’efficienza dei sistemi sanitari.
Nel caso dell’under skilling, il rischio è che si ripercuota sulla qualità e sicurezza dei servizi offerti e sulla sicurezza dei lavoratori stessi, evidenziando la necessità di garantire ai lavoratori la possibilità di adattare le proprie abilità e competenze durante tutto il corso della vita lavorativa, in modo da anticipare le trasformazioni epidemiologiche, economiche, sociali, tecnologiche che possono rendere i lavori di oggi inesistenti o completamente diversi nel futuro.
Mentre nel caso di over skilling, può significare uno spreco di capitale umano e condurre a insoddisfazione per il mancato riconoscimento delle proprie capacità anche a livello salariale, disaffezione al proprio lavoro e un più alto tasso di turnover, aumentando i costi per l’azienda, con il rischio di ridurre la qualità dei servizi sanitari offerti o innescando fenomeni di cattiva gestione.
L’attuale contesto è in rapida trasformazione, su più fronti. Quella che si delinea potrebbe essere una dura dicotomia, tra diritto (universale) alla salute ed esigenze economiche e gestionali che rischiano di non riuscire più a garantire a tutti lo stesso livello di servizi e di qualità.
La spinta verso il pieno riconoscimento della centralità della persona, quale portatrice di interessi, diritti e doveri nuovi e distinti rispetto a quelli del passato ma soprattutto, quale «parte attiva e responsabile del destino della propria impresa e crescita» (cfr. Libro Verde su lavoro e welfare della persona, ADAPT Univesity Press, 2015), potrebbe essere la chiave che permette di superare la dialettica esistente tra stato-mercato e tra pubblico-privato, sopperendo alle reciproche carenze e recuperando margini di dinamicità di alcuni settori di interesse pubblico.
In quest’ottica vanno lette le crescenti iniziative di welfare aziendale contrattuale che si realizzano attraverso l’uso di risorse non pubbliche e provenienti dalle imprese.
In questo senso va anche visto un mercato del lavoro facilitatore e flessibile che consente di agevolare le specifiche esigenze delle persone, di introdurre adattamenti nel posto di lavoro ai bisogni specifici dei lavoratori e di investire nella loro occupabilità.
Gabriella Viale
Scuola di dottorato in Formazione della persona e mercato del lavoro
Università degli Studi di Bergamo
@VialeGabry